Descubre el Intrincado Proceso de Formación de Abscesos
Explorando las causas, mecanismos y respuestas del cuerpo ante infecciones
Puntos Clave
- Infección Inicial: Los abscesos se inician por la entrada de gérmenes a través de heridas o condiciones preexistentes.
- Respuesta Inmunitaria: El sistema inmunológico activa glóbulos blancos que forman pus en el área infectada.
- Acumulación y Encapsulamiento: El pus se acumula y se rodea de tejido inflamado, confiriendo estructuras de absceso.
Entendiendo la Formación de Abscesos
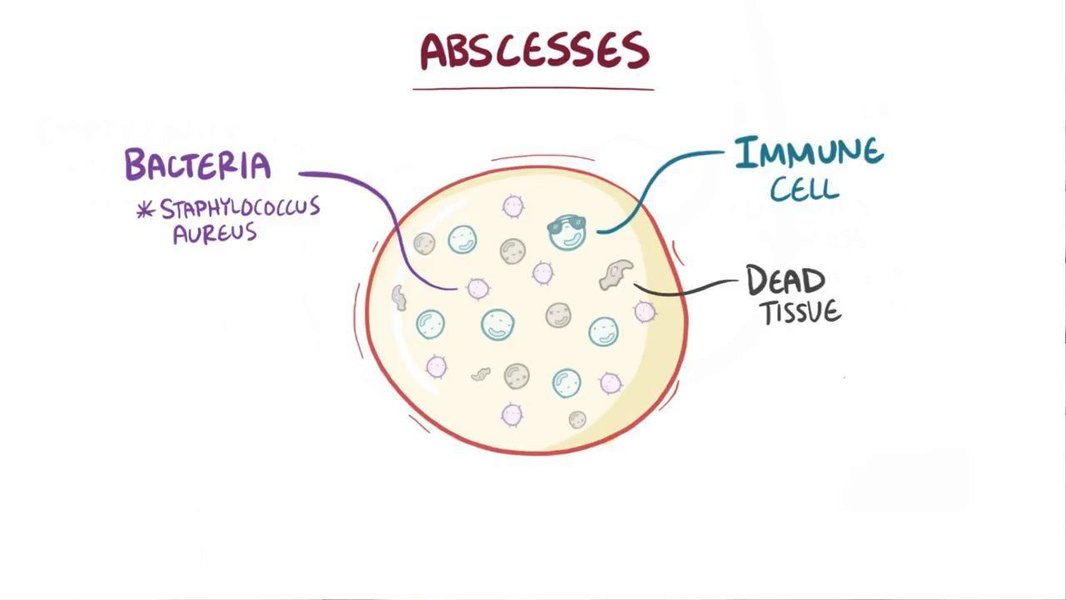
Los abscesos representan una respuesta del cuerpo ante una infección, siendo una acumulación localizada de pus compuesta por glóbulos blancos, tejido necrótico, bacterias, hongos u otros gérmenes. Este proceso, aunque parte de la defensa natural, puede provocar complicaciones si no se trata adecuadamente. A continuación se detalla de forma integral todo el proceso que lleva a la formación de un absceso.
La Entrada de Gérmenes y la Infección Inicial
El primer paso en la formación de un absceso es la entrada de gérmenes, la cual se efectúa principalmente a través de lesiones en la piel, como cortes, quemaduras, picaduras de insectos o incluso traumatismos derivados de intervenciones quirúrgicas. Estas brechas en la barrera cutánea permiten la introducción de bacterias, siendo las más comunes Staphylococcus aureus y Streptococcus pyogenes, aunque también pueden involucrarse otros microorganismos como hongos o parásitos.
Además, la presencia de condiciones que alteran la barrera natural del organismo, como el eczema, dermatítis o incluso la suciedad y mala higiene, permiten que estos microorganismos penetren en el tejido. Esta fase es crítica, pues sin la presencia de un agente infeccioso, la cadena de eventos que culmina en la formación del absceso no se inicia.
Respuesta Inmunitaria y Formación de Pus
Una vez que los gérmenes han entrado en el cuerpo, el sistema inmunitario reacciona de forma inmediata. Los glóbulos blancos, entre ellos los neutrófilos, se movilizan hacia el sitio de infección para combatir al invasor. Durante esta respuesta, se produce la acumulación de células inmunitarias, restos celulares y bacterias muertas, lo que conduce a la formación del pus, un fluido espeso caracterizado por su coloración blanquecina o rosada.
El pus no es simplemente un subproducto del proceso, sino que actúa como un mecanismo de defensa al intentar aislar y contener la infección. Este conglomerado de material es el primer indicativo visible de la formación de un absceso y, junto a la inflamación y aumento de temperatura en la zona, señalan la activación del sistema de defensa del cuerpo. La acumulación de pus puede ser localizada de manera superficial o profunda, dependiendo de la ubicación del tejido afectado.
Encapsulamiento y Evolución del Absceso
A medida que el proceso de inflamación continúa, se desarrolla una barrera natural alrededor de la cavidad de pus. Este proceso se conoce como encapsulamiento y tiene como objetivo limitar la propagación de la infección a tejidos adyacentes. El tejido circundante se inflama y se endurece, formando lo que se conoce médicamente como una "cápsula de absceso".
En los abscesos cutáneos, la manifestación externa puede ser similar a la de un grano o una pústula; sin embargo, en casos de abscesos en tejidos profundos o en órganos internos, la sintomatología puede ser menos evidente y requerir estudios de imagen para su identificación, como ultrasonidos, tomografías computarizadas o resonancias magnéticas.
Factores Predisponentes y Consideraciones Clínicas
Existen múltiples factores que pueden predisponer a una persona a desarrollar abscesos. Entre estos se destacan:
- Presencia de enfermedades crónicas como la diabetes, que comprometen la respuesta inmunitaria.
- Falta de higiene y una adecuada limpieza de heridas, lo que facilita la entrada de microorganismos.
- Trastornos dermatológicos o lesiones en la piel, que aumentan la susceptibilidad a las infecciones.
- Sistemas inmunitarios debilitados, debido a factores genéticos, tratamientos médicos o condiciones específicas.
Estos factores pueden potenciar la virulencia de la infección, haciendo que el cuerpo genere una respuesta inflamatoria robusta que, si bien es una estrategia de defensa, también puede desencadenar complicaciones asociadas a la formación de abscesos.
Clasificación y Tipos de Abscesos
Los abscesos se pueden clasificar según su localización y la extensión de la infección:
| Tipo de Absceso | Ubicación | Causas Comunes | Síntomas |
|---|---|---|---|
| Absceso Cutáneo | Piel y tejido subcutáneo | Heridas, foliculitis, impétigo | Enrojecimiento, dolor, hinchazón, calor |
| Absceso Dental | Cerca de las raíces de los dientes | Infecciones dentales, caries profundas | Dolor facial, hinchazón en encías, malestar general |
| Absceso Interno | Órganos internos (hígado, pulmón, abdomen) | Infecciones sistémicas, complicaciones postoperatorias | Fiebre, dolor abdominal o torácico, malestar general |
Esta clasificación permite a los profesionales de la salud determinar el enfoque terapéutico adecuado, ya que el tratamiento puede diferir considerablemente entre abscesos superficiales y aquellos que afectan órganos internos.
Opciones de Tratamiento y Manejo Clínico
El tratamiento de un absceso requiere una evaluación médica cuidadosa. Las opciones terapéuticas típicas incluyen:
- Drenaje: Puede ser quirúrgico o aspiracional, dependiendo de la ubicación y el tamaño del absceso. El drenaje permite eliminar el pus acumulado y reducir la presión en el tejido circundante.
- Antibióticos: Se prescriben para eliminar la infección bacteriana subyacente, asegurando que las bacterias sean eliminadas para prevenir re-infecciones.
- Compresas Tibias: En algunos casos, la aplicación de calor puede facilitar el drenaje natural del absceso, especialmente en los casos menos severos.
- Monitoreo y Seguimiento: Es fundamental un seguimiento clínico tras el tratamiento para prevenir recurrencias y asegurar la adecuada resolución de la infección.
La elección del tratamiento depende de la presentación clínica y la ubicación del absceso. Mientras que un absceso cutáneo puede requerir solo drenaje local, un absceso profundo, en órganos vitales, puede demandar intervenciones más complejas y el uso combinado de antibióticos sistémicos.
Visualización del Proceso mediante un Radar Chart
La siguiente representación gráfica de un radar chart ilustra los principales factores involucrados en la formación de abscesos y la intensidad relativa de cada uno, basada en un análisis integrativo de los hallazgos y opiniones clínicas generales.
Mecanismos Biofisiológicos Detrás de los Abscesos
Respuesta del Sistema Inmunitario
La respuesta del sistema inmunitario es crucial para comprender la formación de abscesos. Cuando los gérmenes ingresan al cuerpo, tanto bacterias como otros microorganismos activan una cascada de eventos inmunológicos. La liberación de mediadores inflamatorios, la migración de neutrófilos y la formación de citocinas desempeñan un papel central en la acumulación de células y materiales que terminan conformando el pus. Esta respuesta es una manifestación de cómo el organismo intenta aislar la infección para impedir su diseminación a tejidos sanos. La acción coordinada de los glóbulos blancos y las reacciones inflamatorias es, en definitiva, el reflejo del intento del cuerpo por sanar la zona afectada.
Acumulación y Encapsulamiento
Una vez que se establece la respuesta inmunitaria, la acumulación de pus providencia los elementos esenciales para contener la infección. Esta acumulación progresa a medida que se suman células muertas y bacterias, y el cuerpo trata de “encapsular” el área infecciosa mediante la formación de una capa fibrosa de tejido. Este mecanismo de encapsulamiento es tanto una protección para el resto del organismo como una dificultad para la correcta erradicación de la infección, pues el absceso puede aislarse y volverse resistente al tratamiento si no se interviene adecuadamente.
Inflamación Local y Factores Contributivos
La inflamación es otro componente clave de la formación del absceso. El enrojecimiento, el calor y el dolor local son indicadores de la intensa actividad inflamatoria en la zona. Además, factores predisponentes como condiciones médicas existentes (por ejemplo, diabetes), traumatismos, y una higiene deficiente, incrementan la probabilidad de que se desarrolle una infección severa que conduzca a la formación de un absceso. La respuesta inflamatoria es tanto una señal de alarma como una respuesta dirigida a limitar la propagación de la infección, aunque a su vez puede contribuir al proceso patológico si la acumulación de pus y la encapsulación se prolongan sin control.
Impacto Clínico y Abordaje Terapéutico
Desde la óptica clínica, comprender la formación de abscesos es esencial para la identificación temprana y el tratamiento adecuado. Las intervenciones terapéuticas se centran en aliviar el dolor, drenar el contenido purulento y erradicar los patógenos pandémicos. El manejo oportuno previene complicaciones graves, como la propagación de la infección y la formación de fístulas.
El abordaje terapéutico se debe personalizar, considerando tanto el tipo de absceso como las condiciones de salud generales del paciente. Se recomienda que en casos de abscesos superficiales, se aplique el drenaje junto con un régimen de antibióticos, mientras que en las infecciones profundas o recurrentes, puede ser necesaria una intervención quirúrgica más compleja.
Estrategias de Prevención
Prevenir la formación de abscesos es tan importante como el tratamiento. Mantener una adecuada higiene personal, limpiar y desinfectar cualquier corte o abrasión, y tratar oportunamente condiciones dermatológicas son medidas cruciales para evitar que la infección se establezca. Asimismo, para pacientes con sistemas inmunitarios comprometidos, la monitorización regular y el seguimiento médico pueden prevenir complicaciones mayores.
Implementación de la Tecnología en el Diagnóstico y Seguimiento
Imágenes Médicas y Diagnóstico
El diagnóstico de abscesos se ha beneficiado enormemente de la innovación tecnológica en el campo de la imagen médica. El uso de ultrasonidos, tomografías computarizadas (TC) y resonancias magnéticas (RM) permite la visualización exacta de la extensión y localización del absceso. Estos estudios facilitan una mejor planificación del drenaje y la intervención quirúrgica, en especial cuando el absceso se encuentra en zonas de difícil acceso o en órganos internos. La precisión en el diagnóstico es fundamental para decidir el tratamiento adecuado y evitar complicaciones como la diseminación de la infección o sepsis.
Protocolos de Manejo y Actualización Clínica
Los protocolos de manejo de abscesos se encuentran en constante actualización para adaptarse a las nuevas evidencias científicas y tecnológicas. Las guías clínicas recomiendan una combinación de intervención quirúrgica y terapéutica basado en antibióticos, junto con medidas de soporte y seguimiento. Los avances en biotecnología y la monitorización constante del paciente han reducido significativamente las complicaciones derivadas de abscesos complejos, aumentando las tasas de éxito en el tratamiento.
Recursos Visuales y Multimedia
Para complementar la comprensión sobre la formación de abscesos, es posible encontrar videos explicativos que detallan el proceso y el manejo clínico. Estos recursos permiten a profesionales y pacientes entender mejor los mecanismos implicados y las opciones de tratamiento actuales. La integración de recursos multimedia con gráficos y animaciones favorece la asimilación de la información, especialmente en contextos educativos y formativos.
Preguntas Frecuentes (FAQ)
¿Qué es un absceso y cómo se forma?
¿Cuáles son los factores predisponentes para la formación de un absceso?
¿Qué tratamientos se recomiendan para los abscesos?
¿Por qué es importante el diagnóstico por imágenes en los abscesos profundos?
Referencias
- Absceso - MedlinePlus - Enciclopedia Médica
- Abscesos cutáneos - Revista Portales Médicos
- Abscesos (para Padres) - Nemours KidsHealth
- Abscesos - Manual MSD
- Absceso - Salud Savia
Recomendados
Last updated April 2, 2025